Bywa tak, że ludzie latami bezskutecznie starają się o dziecko. W sytuacji, gdy starania te nie przynoszą efektu i nie dochodzi do zapłodnienia, należy udać się do specjalisty. Szansą na posiadanie potomstwa jest zapłodnienie pozaustrojowe metodą in vitro. W Trójmieście są trzy kliniki, w których się ją stosuje.
– Jeżeli para ma problemy typu: nieregularne miesiączki, objawy zaburzeń hormonalnych, trudności we współżyciu (np. brak wzwodu) – powinna zgłosić się po poradę jak najszybciej. To samo dotyczy kobiet po 40. roku życia, które podejmą decyzję o staraniu się o ciążę – mówi dr Beata Makowska z InviMed, Europejskiego Centrum Macierzyństwa, które przyjmuje ok. 1000 par rocznie. – U młodych, zdrowych par zaleca się, by zwróciły się do specjalisty po roku regularnego współżycia bez zabezpieczeń.
In vitro jest zapłodnieniem pozaustrojowym, metodą stosowaną w przypadku niedrożności lub zrostów w jajowodach, endometriozy, obniżonej rezerwy jajnikowej, nieskutecznego leczenia dotychczasowego i wieloletniej niepłodności o nieznanej przyczynie. Proponuje się ją również w przypadku przedwczesnego wygasania funkcji jajników.
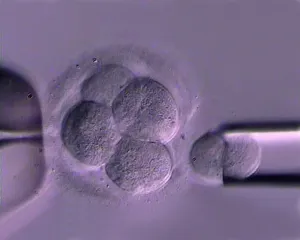
– Standardowy program in vitro polega na połączeniu, poza ustrojem kobiety, komórek rozrodczych, tj. komórki jajowej i plemników, oraz rozwoju wczesnego zarodka w warunkach laboratoryjnych – tłumaczy prof. dr hab. n. med. Krzysztof Łukaszuk, kierownik Klinik Leczenia Niepłodności Invicta. – W pierwszej kolejności kobieta przyjmuje leki stymulujące jajniki i wywołujące owulację. Następnie, gdy komórki jajowe w pęcherzykach dojrzeją, przeprowadzany jest zabieg pobrania komórek jajowych (tzw. pick-up). W tym samym czasie mężczyzna oddaje nasienie. Powstałe w wyniku zapłodnienia zarodki przebywają w odpowiednich warunkach laboratoryjnych (niska prężność tlenu, właściwy poziom higieny). Dzięki prowadzeniu ich stałego monitoringu pod mikroskopem i filmowaniu poszczególnych etapów rozwoju, możemy po kilku dniach przenieść do macicy kobiety zarodki, które najlepiej rokują. To zapewnia wysoką skuteczność leczenia.
Warto zaznaczyć, że zastosowanie leków hormonalnych, podobnie jak w przypadku innych leków, może wywoływać skutki uboczne (np. zespół hiperstymulacji).
– O możliwych działaniach niepożądanych kobieta jest informowana z wyprzedzeniem– dodaje Krzysztof Łukaszuk. – Jednocześnie dzięki stałej obserwacji, realizowanym badaniom i doświadczeniu lekarzy, możemy zapewniać pacjentkom wysoki poziom bezpieczeństwa.
Często uzupełnieniem programu in vitro jest procedura dodatkowa ICSI (intracytoplasmic sperm injection).
– Znajduje ona zastosowanie zwłaszcza w przypadku poważnych zaburzeń liczby, ruchliwości i budowy plemników. Wybrane komórki jajowe są umieszczane w naczynkach hodowlanych i oglądane pod specjalnym mikroskopem – dodaje Krzysztof Łukaszuk. – Tu za pomocą mikroigły komórka jest nakłuwana i do jej wnętrza wprowadzany jest, uprzednio wybrany, pojedynczy plemnik. Technika ta zwiększa szanse na uzyskanie zapłodnionej komórki jajowej.
W przypadku pacjentek z zespołem policystycznych jajników niektóre kliniki proponują program IVM (in vitro maturation) – metodę umożliwiającą dojrzewanie komórek jajowych poza organizmem kobiety.
– Skraca to czas trwania etapu stymulacji hormonalnej jajników, co zapewnia większe bezpieczeństwo kobietom narażonym na zespół hiperstymulacji. Metoda ta jest jednak bardzo nieskuteczna i w wielu krajach, nawet tych, które wprowadziły tę technikę w życie (kraje skandynawskie), stosowania jej zaniechano – mówi Krzysztof Łukaszuk.
Do zapłodnienia wykorzystywane są komórki jajowe i plemniki o optymalnych parametrach, dających największe szanse na to, że zarodek, który powstanie będzie rozwijał się prawidłowo.
Często pojawia się mit, że przy metodzie zapłodnienia in vitro zwiększa się szansa na poczęcie dziecka płci męskiej. Eksperci jednak tego nie potwierdzają.
– Z ciąż uzyskanych w ten sposób rodzą się zarówno chłopcy, jak i dziewczynki – wyjaśnia Krzysztof Łukaszuk.
Pacjenci często też pytają czy dzieci poczęte dzięki in vitro są narażone na inne choroby niż te, które przyszły na świat dzięki naturalnemu zapłodnieniu.
– Liczba chorób genetycznych lub wrodzonych u dzieci poczętych dzięki metodom wspomaganego rozrodu nie różni się statystycznie od liczby chorób u dzieci poczętych w sposób naturalny – uspokaja drGrzegorz Szymczyk z Invimed.
Należy zauważyć, że in vitro to nie tylko metoda dla par niepłodnych, ale także rozwiązanie dla osób obciążonych chorobami genetycznymi. W takich przypadkach stosuje się diagnostykę preimplantacyjną PGD.
– Jest to metoda, która pozwala na wyeliminowanie ryzyka przeniesienia chorób genetycznych na dziecko, jeszcze przed zajściem kobiety w ciążę – wykrywając wady genetyczne zarodka – dodaje Krzysztof Łukaszuk. – Dla niektórych grup pacjentów jest to jedyna możliwość posiadania zdrowego potomstwa.
Cały proces zapłodnienia metodą in vitro trwa kilka miesięcy.
– Zwykle w cyklu poprzedzającym podawanie leków stymulujących pacjentka bierze tabletki antykoncepcyjne. W zależności od protokołu, który zostanie zastosowany, leki stymulujące w postaci iniekcji śródskórnych podaje się od kilku do ponad dwudziestu dni – mówi Tomasz Ignaciuk.
– Cały proces diagnostyki i leczenia przed zastosowaniem zapłodnienia pozaustrojowego nie powinien trwać dłużej niż 6-9 miesięcy – dodaje Krzysztof Łukaszuk. – Wszystko zależy od przyczyny problemów z zajściem w ciążę.
Gdy para zdecyduje się na wizytę w klinice, musi liczyć się z szeregiem badań, które będą towarzyszyć całemu procesowi. Przyczyny problemów z płodnością leżą równie często po stronie kobiety, jak i mężczyzny. A szczegółowe badania umożliwią odpowiednią diagnostykę.
– U kobiet bada się przede wszystkim poziom hormonu AMH. Zwykle badane są równocześnie FSH, LH i estradiol oraz PRL, antyTPO i testosteron z SHBG – wymienia Krzysztof Łukaszuk. – Panowie powinni przeprowadzić podstawowe badanie nasienia metodą komputerową.
– U obojga partnerów należy też wykluczyć istnienie chorób zakaźnych, w tym WZW oraz HIV. Pozostałe badania lekarz zleca w zależności od indywidualnej sytuacji danej pary – dodaje Grzegorz Szymczyk.
Podczas pierwszej wizyty lekarz analizuje wyniki i zbiera dane z wywiadu medycznego (m.in. pytania dotyczące ogólnego stanu zdrowia, trybu życia, chorób w rodzinie, poronień, cyklu menstruacyjnego). Przeprowadza również standardowe badanie ginekologiczne i USG dopochwowe.
– Na tej podstawie lekarz będzie w stanie zalecić ewentualne dodatkowe badania (np. badania hormonów tarczycy, różne badania hormonów steroidowych, ultrasonograficzna histerosalpingografia (HSG), laparoskopia czy histeroskopia) i wspólnie z pacjentami zaplanować najodpowiedniejsze postępowanie medyczne – mówi Krzysztof Łukaszuk. – W trakcie przygotowań do programu in vitro, para powinna w sposób szczególny zadbać o stan zdrowia, unikać sytuacji stresowych i obciążających organizm. W zależności od sytuacji lekarz może zalecić przyjmowanie preparatów witaminowych i suplementów, ale ich wartość lecznicza jest wciąż wątpliwa. Dodatkowo pacjenci mogą się spotkać z psychologiem. Taka rozmowa często pomaga poradzić sobie z trudnościami wynikającymi z procesu leczenia, a równowaga emocjonalna jest wówczas bardzo ważna. Jedną z metod zwiększającą skuteczność zapłodnienia in vitro jest również zastosowanie akupunktury.